循環器内科を受診してから17日後。
調子はかなり良くなっています!
この日は検査が2つ。まずは心エコーから。
調子はかなり良くなっています!
この日は検査が2つ。まずは心エコーから。
技師さんが「研修医が同席しても構いませんか?」と聞くので、「はい」とワタシ。
寝転んで横向きになると、ちょうど機械の画面が見えるので、心臓が勢いよく血液を送り出す様子など、動きが見られてなかなか面白かったです。

15分くらい経ったところで、技師さんが手をとめます。
やっと終わりか?結構長かったなと思っていると…
「研修医に変わります」
ええ!?同席するだけじゃないの?

とにかく器具の押し当て方が弱い!!
だからくすぐったいし、映像も不鮮明。
何度も何度も器具にゼリーをつけ足すのですが、そうじゃないって!
研修医さんも「あれ、映らんぞ?」と不安そうな様子。
なのに技師さんはどこかへ行って不在。
画面を見ていると、先ほどのと同じだったので、おそらくワタシ練習台だったんでしょうね…。
誰でもこういう期間を経て技術を磨いていくのだから仕方ありません。
とはいえ、やはり患者の立場から言うと「練習台にはなりたくない!」
結局、研修医さんも長々と検査したので、合わせて30分ほどかかりました。
急いで次のCT検査に向かいます。
続く






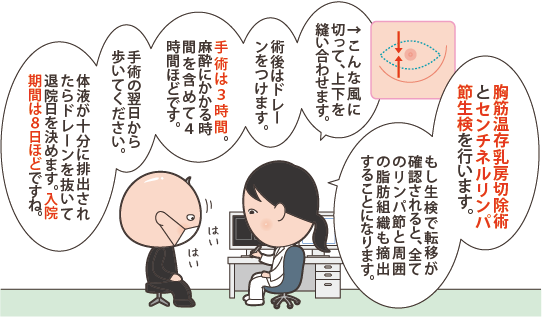
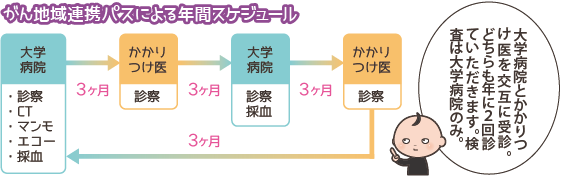
 詳しくは
詳しくは